14、中国肝癌发病率逐年下降后2010年重新逐年递增,与巨量进口大豆草甘膦残留密切相关
-- 未接种乙肝疫苗肝癌高发地区启东县20-24岁人群肝癌发病率自1980-2008年期间显著下降,主要归功于黄曲霉毒素摄入减少,证实认真实施“预防为主”加强环境卫生、食品安全、饮食健康是减少肝癌发生率决定性措施。
-- 复旦大学人类表型组研究院青年研究员陈兴栋团队求真务实2021年2月研究预测“中国在2017年占全球原发性肝癌(PLC)病例的54.1%(51.98万例),预计这一比例到2030年将增加到占全球原发性肝癌(PLC)病例的65.5%(102.91万例)。原发性肝癌病例数在2018年至2030年之间估计将几乎翻一番,从2018年每十万人26.04例增加到2030年每十万人38.58例”,对中华民族持续安全、健康、生存与繁衍已经遭到巨大灾难敲响了警钟!
联署支持揭露签名邮箱:lianshuqianming@163.com
概述
一、结论、理由与依据(简述)
我们已经举证科学证据确凿证实:
《12、非酒精性脂肪肝疾病成中华民族与全球人类健康灾难,“高脂饮食+草甘膦残留”确凿致非酒精性脂肪肝疾病。
//m.iverstown.com/Article/health/zjy/2021-04-05/264744.html
《13、孟山都委托1981年完成的26个月喂养研究发现雄性大鼠发生肝肿瘤结节后、在1993、1996、1997、2001与2009年的两年喂养研究在雄性大鼠中皆发现肝细胞腺瘤,国内外众多研究证实草甘膦损害肝脏及其功能,美国与法国2019年临床研究也确认草甘膦对患者造成肝癌前病变!》
//m.iverstown.com/Article/health/zjy/2021-04-06/264825.html
我们举证科学证据进一步证实:
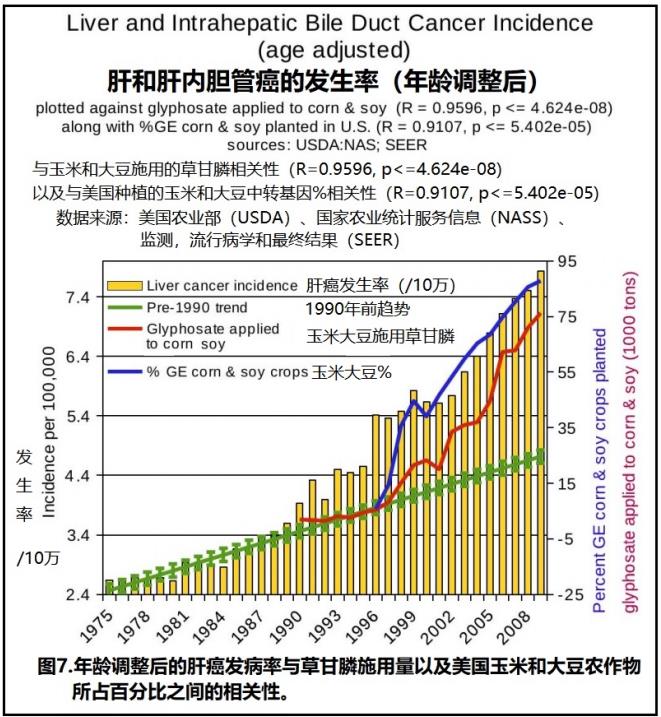
1)美国农业部与官方癌症数据确认:年龄调整后的肝癌发病率与草甘膦施用量之间相关性为(R = 0.960),与美国玉米和大豆农作物所占百分比之间的相关性为(R = 0.911)。【证据01】
2)未接种乙肝疫苗肝癌高发地区启东县20-24岁人群肝癌发病率自1980-2008年期间显著下降,主要归功于黄曲霉毒素摄入减少,证实认真实施“预防为主”加强环境卫生、食品安全、饮食健康是减少肝癌发生率决定性措施。【证据02】
3)中国肝癌男性年龄标准化发生率(ASIR)在1990-2001年期间缓慢上升,2001-2010年期间逐年下降,2010年开始加速上升;女性年龄标准化发生率(ASIR)在1990-2013年期间缓慢下降,2013年开始缓慢上升。【证据03】
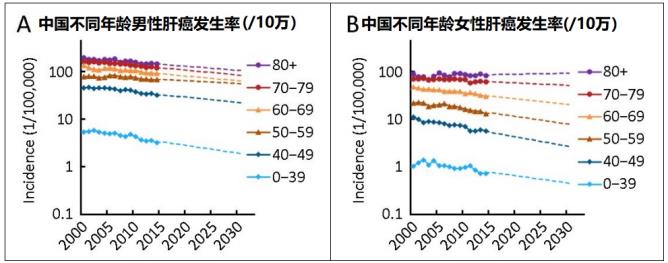
4)“1973年至2012年之间,所有年龄组的肝癌年龄标准化发生率(ASIR)均下降,但0-19岁组除外”也证实:证实加强环境卫生、食品安全、饮食卫生、饮食健康是减少肝癌发生率关键性措施,与接种乙肝疫苗无关,因为“0-19岁组”以外所有年龄组此期间普遍没有接种乙肝疫苗。【证据04】
5)国家癌症中心等机构学者依据2000-2014年期间肝癌“发生率和死亡率每年分别每年下降约2.3%和2.6%”预测“在2014年至2030年间,中国肝癌发生病率和死亡率将下降超过44%。年轻一代,尤其40岁以下年轻人,呈现出更快的下降趋势”【证据05】
6)复旦大学公共卫生学院流行病学系、生命科学院等机构团队2019年9月研究确认:“全国范围内发生肝癌的病例数量从1990年的25.08万增加到2017年的51.59万;男性的癌症发生率增加了两倍多(从182700增加到395200),女性中癌症病例数从7.53万例增至12.07万例”、“男性中由乙肝引起的肝癌比例从1990年的66.1%下降到2017年的60.2%”,由丙型肝炎引起的肝癌比例从1990年的14.2%增加到2017年的17.6%”、“男性因NASH引起的肝癌比例从1990年的4.2%上升至2017年的5.5%...女性中NASH引起的肝癌比例从1990年的6.4%增加到2017年的8.4%”。【证据06】

7)《中国肿瘤》2018年3月发表研究确认:“2018年全球841 080例新发肝癌病例中,中国肝癌发病例数占全球的46.71%”、“2003—2007年中国肿瘤登记地区肝癌粗发病率相对稳定”、“(2006年)男性肝癌死亡中标率为女性的3.08倍,农村为城市的1.35倍。肝癌位居癌症死亡顺位第2位”、“女性粗发病率由最低2006年的13.65/10万上升到最高2013年的15.25/10万,中国肿瘤登记地区的肝癌中标发病率呈上升态势。”【证据07】
8)国家癌症中心/国家肿瘤临床医学研究中心等机构团队2020年11月研究确认:“1973-2012年的长期数据显示,我国城市(以上海市为例)男、女性肝癌发病率分别下降41.3%和36.3%,农村(以启东市为例)分别下降了32.3%和12.2%;近10年年报也显示2005-2015年全国发病和死亡率分别下降8.1%和12.8%”、“预测:GLOBOCAN 2018预测至2040年我国肝癌发病和死亡例数将分别达到59.1万例和57.2万例,分别比2018年增加50.5%和54.9%”、“近年来,...尤其在西方国家,非酒精性脂肪性肝炎正迅速成为西方国家最常见的慢性肝病病因,肥胖、2型糖尿病和血脂异常等代谢因素均是其危险因素,预计未来几年在东方国家也会出现类似趋势”【证据08】
9)复旦大学人类表型组研究院青年研究员陈兴栋团队2021年2月研究:“中国在2017年占全球原发性肝癌(PLC)病例的54.1%(51.98万例),预计这一比例到2030年将增加到占全球原发性肝癌(PLC)病例的65.5%(102.91万例)。原发性肝癌病例数在2018年至2030年之间估计将几乎翻一番,从2018年每十万人26.04例增加到2030年每十万人38.58例”、“非酒精性脂肪肝疾病,特别非酒精性脂肪性肝炎(NASH),是全球范围内肝病的主要原因之一,并且很可能成为未来末期肝病的主要病因”。【证据09】

10)美国疾病分析中心(CDA)、北京大学人民医院北京大学肝病研究所所长魏来等三十家医学机构团队2018年研究“预计2016年至2030年之间,NAFLD病例总数将适度增长(0–30%),其中,随城市化发展中国NAFLD病例总数增长最快...肝脏死亡率和晚期肝病将增加一倍以上”【证据10】
11)《北仑新闻网》2019年6月报道:以目前的医学干预手段来看,非酒精性脂肪肝炎的发生是不可逆转的,无法通过治疗实现“消炎”。如无有效干预,30%的非酒精性脂肪肝会发展成为非酒精性脂肪肝炎,继续诱发肝硬化、肝癌。“中国的患病率已经超过29%。”武汉大学基础医学院院长、模式动物研究所所长李红良说。按照目前的发病率,到2030年,中国的非酒精性脂肪肝患者可能达到3.15亿人,非酒精性脂肪肝炎患者可能达到4800万人。而且患者的年轻化趋势也越发明显。【证据11】
12)“在中国较富裕的地区中,非酒精性脂肪肝疾病(NAFLD)的社区患病率约为15%。在过去十年中,NAFLD的患病率大约增加了一倍”;2013年报告:“NAFLD患病率分别为:北京31.29%,上海 30.0‰ 广东36.49%,中国香港27.33%”【证据12、证据13】
13)上海市2011年小学生NAFLD检出率为6.5%、从7岁开始即有NAFLD和各项慢性代谢性疾病异常因子的检出”;南宁市2012年超重、肥胖儿童的非酒精性脂肪肝(NAFLD)的发生率为36.7%;西安市2012年“肥胖男性强少年NAFLD检出率71.6%“、”NAFLD总患病率为8.1%“;北京市2012年超重与肥胖儿童NAFLD检出率44.5%"、"男孩发生NAFLD的风险是女孩的9.65倍”;浙江丽水市2015年肥胖儿童NAFLD患病率37.5%“【证据14 - 证据19】
14)复旦大学人类表型组研究院青年研究员陈兴栋团队求真务实2021年2月研究预测“中国在2017年占全球原发性肝癌(PLC)病例的54.1%(51.98万例),预计这一比例到2030年将增加到占全球原发性肝癌(PLC)病例的65.5%(102.91万例)。原发性肝癌病例数在2018年至2030年之间估计将几乎翻一番,从2018年每十万人26.04例增加到2030年每十万人38.58例”【证据08】,对中华民族持续安全、健康、生存与繁衍已经遭到巨大灾难敲响了警钟!
15)综上所述,每年进口已超亿吨转基因大豆含草甘膦残留、它们加工的饲料喂养的进口与国内养殖家禽、家畜“肉蛋奶”含草甘膦残留、它们加工的“化学浸出”转基因食用油与“转基因大豆蛋白”含草甘膦残留,用它们加工添加的众多“转基因成分食品”以及婴幼儿乳粉含草甘膦残留,以及国内广泛应用草甘膦除草剂对农产品、食品与水源造成的污染,协同诱发与加剧非酒精性脂肪肝疾病(NAFLD)发生率不断剧增,对于造成与加剧上述健康灾难发挥了超过所有其他风险因素影响的首位罪魁祸首作用!
16)遏制、扭转中华民族已经遭受的上述健康灾难的首位战略措施,是“预防为主”从源头上治理、阻止与根除草甘膦对于中华民族的侵害,就必须尽快、全面、彻底禁绝所有草甘膦原药与草甘膦除草剂进口、加工、销售与应用,同时尽快、全面、彻底禁绝所有含草甘膦残留农产品进口、种植、加工、销售与应用!
17)农业农村部、国家卫健委、国家市场监督管理局部分官员与公职“专家”,在涉及草甘膦以及捆绑草甘膦转基因农产品、“转基因食品”问题上,不是优先维护中华民族健康利益,反而优先维护国内外勾结草甘膦产业利益,优先维护竭力向中国推销劣质、低营养、有毒致癌转基因大豆跨国公司法西斯商业利益,表明这些部门中存在着优先代表西方邪恶势力利益的代理人,不仅渎职犯罪,而且涉嫌“以危险方法危害公共安全罪”,必须追究其刑事犯罪法律责任!
18)众多科学研究证实“高脂饮食+草甘膦毒素”不仅造成非酒精性脂肪肝疾病(NAFLD),而且加剧向非酒精性脂肪肝炎(NASH)、肝硬化与肝癌发展。为什么国内医学家视而不见拒绝进行草甘膦与NAFLD、NASH相关性“高脂饮食+草甘膦毒素”毒理学慢性喂养研究?
19)农业农村部与拜尔-孟山都内外勾结合伙制造草甘膦“无致癌”与“转基因食品安全”弥天大谎,绑架操控医学界严禁揭露含草甘膦残留“转基因成分食品”摧毁中华民族健康的真相,是中国医学工作者拒绝进行草甘膦与NAFLD、NASH相关性“高脂饮食+草甘膦毒素”毒理学研究,故意将含草甘膦残留“转基因成分食品”完全排除在任何风险因素之外的根本原因!
20)农业部1988年批准孟山都草甘膦除草剂农达“农药登记”、农业农村部2018年批准拜尔/孟山都草甘膦除草剂农达续延“农药登记”,而且自2011年9月以来持续持续9年坚持不懈竭力宣扬“在试验条件下对动物未见致畸、致突变、致癌作用”,“就鼠的经口毒性来说,比食盐的还要低”,2004年对孟山都抗草甘膦转基因大豆、玉米颁发“安全证书”后,农业农村部官员与公职“专家”至今大肆宣扬“转基因大豆、玉米与非转基因大豆、玉米‘实质等同’”、“转基因食品安全”、“目前世界上没有发现一例被证实的转基因食品安全性问题”,欺上瞒下,在草甘膦除草剂及其捆绑转基因大豆问题上故意误导高层,更是明知故犯!
二、理由与依据(详述)
1、美国农业部与官方癌症数据确认:年龄调整后的肝癌发病率与草甘膦施用量之间相关性为(R = 0.960),与美国玉米和大豆农作物所占百分比之间的相关性为(R = 0.911)。
《有机系统杂志》2014年2月发表美国华盛顿州鲁米岛Abacus(数据统计分析)企业、国际有机农业运动联合会、Oklahoma大学Conoco Phillips地质与地球物理学院地壳成像设施Nancy L. Swanson et al.《美国的转基因作物、草甘膦和健康状况恶化》【证据01】
过去20年期间,美国(慢性病)的慢性病的发病率和流行率已大大增加。全球范围内也看到了类似的增长。草甘膦除草剂1974年引入后,随着耐除草剂的基因工程作物的出现,草甘膦的使用加速发展。越来越多的证据表明,草甘膦会干扰植物和动物的许多代谢过程,并且在两者中均检测到草甘膦残留物。草甘膦破坏了内分泌系统和肠道细菌的平衡,破坏了DNA,并且是导致癌症的突变的驱动力。
本研究中,从美国政府数据库中搜索了基因工程(GE)作物数据、草甘膦应用数据和疾病流行病学数据。然后在这些时间序列数据集中对总共22种疾病进行了相关分析。
草甘膦应用与这些疾病之间的Pearson相关系数非常显着(<10-5):... 肝癌(R = 0.960)... 。
在美国种植的基因工程(GE)玉米和大豆的百分比与如下疾病之间的Pearson相关系数非常显着(<10-4):... 肝脏(R = 0.911)... 。相关性的意义和强度表明,应进一步研究草甘膦和转基因作物对人类健康的影响。

Nancy L. Swanson et al., Genetically engineered crops, glyphosate and the deterioration of health in the United States of America, Journal of Organic Systems, 9(2), 2014
Nancy L. Swanson et al.,美国的转基因作物、草甘膦和健康状况恶化。有机系统杂志,2014年2月;9(2)
https://www.organic-systems.org/journal/92/JOS_Volume-9_Number-2_Nov_2014-Swanson-et-al.pdf
2、未接种乙肝疫苗肝癌高发地区启东县20-24岁人群肝癌发病率自1980-2008年期间显著下降,主要归功于黄曲霉毒素摄入减少,证实认真实施“预防为主”加强环境卫生、食品安全、饮食健康是减少肝癌发生率决定性措施。
《临床肝胆病杂志》2018年7月发表吉林大学第一医院肝胆胰内科张明媛、牛俊奇研究《东方国家原发性肝癌发病趋势及影响因素》【证据02】
我国启东县曾是全国肝癌高发地区,该地区的HBV 感染高流行和日常生活中的黄曲霉毒素暴露是导致肝癌高发的主要危险因素。Sun 等[9]自1980年起对上述2种病因进行干预后长期随访观察其对肝癌发病率的影响,具体措施包括: 启动新生儿乙型肝炎疫苗接种、减少食物中黄曲霉毒素摄入。研究结果显示,与1980年 - 1983 年相比,2005年 - 2008年 20 - 24岁人群肝癌发病率下降为7.1%(11.85 /100 000 vs 0.84 /100 000);对于≥25岁的人群,肝癌发生率下降考虑主要受益于黄曲霉毒素摄入的减少;研究发现,1990年 - 1993年与 1980年 - 1983年相比,20 - 24岁人群肝癌的发病率下降为29.7%(11.85 /100 000 vs 3.52 /100 000),该部分人群多数未接种过乙型肝炎疫苗,肝癌发病率下降主要归功于黄曲霉毒素摄入减少。因此,除HBV感染以外,黄曲霉毒素暴露也是亚洲地区肝癌高发的危险因素。
张明媛、牛俊奇,东方国家原发性肝癌发病趋势及影响因素,临床肝胆病杂志,2018(7)
http://www.cnki.com.cn/Article/CJFDTotal-LCGD201807007.htm
3、中国肝癌男性年龄标准化发生率(ASIR)在1990-2001年期间缓慢上升,2001-2010年期间逐年下降,2010年开始加速上升;女性年龄标准化发生率(ASIR)在1990-2013年期间缓慢下降,2013年开始缓慢上升。
《国际环境研究公共卫生杂志》2019年8月发表武汉大学卫生科学学院流行病与生物统计学系、华中科技大学同济医学院公共卫生学院、襄阳湖北文理学院医学院、武汉大学全球卫生研究所Fang Wang, Hao Li et al.《1990-2017年中国肝癌发病率和死亡率的长期趋势:一个连接点和年龄-时期-队列分析》【证据03】
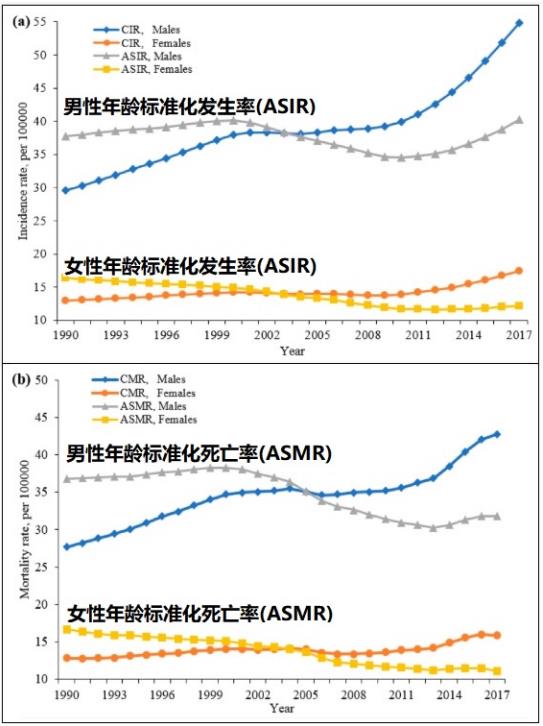
结论:
总之,肝癌的出生队列效应降低了发生率和死亡率,而发生率和死亡率则随着年龄和年龄的增加而增加。年龄是影响肝癌发病率和死亡率的最重要因素。 周期性影响对男性的影响要大于对女性的影响。随着年龄的增长,肝癌的发生率和死亡率可能会继续增加:随着中国人口老龄化的加剧以及不健康生活方式的普及,肝癌带来的负担将仍然是中国未来的巨大挑战。应及时进行主要干预,特别是在高风险人群中,例如吸烟或患有脂肪肝的男性。
Fang Wanget al., Long-Term Trends of Liver Cancer Incidence and Mortality in China 1990–2017: A Joinpoint and Age–Period–Cohort Analysis.
Int. J. Environ. Res. Public Health2019,16(16)
Fang Wanget al.,1990-2017年中国肝癌发病率和死亡率的长期趋势:
一个连接点和年龄-时期-队列分析。国际环境研究公共卫生杂志,2019,16(16)
https://www.mdpi.com/1660-4601/16/16/2878/htm
4、“1973年至2012年之间,所有年龄组的肝癌年龄标准化发生率(ASIR)均下降,但0-19岁组除外”也证实:证实加强环境卫生、食品安全、饮食卫生、饮食健康是减少肝癌发生率关键性措施,与接种乙肝疫苗无关,因为“0-19岁组”以外所有年龄组此期间普遍没有接种乙肝疫苗。
《临床流行病学》2018发表中国科学院大学上海巴斯德研究所、复旦大学公共卫生学院流行病学系、复旦大学公共卫生安全教育部重点实验室、深圳大学深圳市第一附属医院、上海市疾病预防控制中心慢性非传染性疾病监测科疾病预防控制、纽约州立大学公共卫生与卫生专业学院流行病与环境卫生系等机构Lei Bai et al.《1973年至2020年上海市人群肝癌发病率和死亡率的趋势和预测:一项基于人群的研究》【证据04】
在1973年至2012年之间,所有年龄组的肝癌年龄标准化发生率(ASIR)均下降,但0-19岁组除外... 对于20-34岁的男性,肝癌发病率从1973-1982年每10万人2.94例下降到2003-2012年的1.11例...。在35-49岁男性中,肝癌发病率从1973-1982年每10万人29.90例降至2003-2012年期间15.99例...。在50-64岁的男性中,肝癌发病率从1973-1982年期间每10万人87.66例下降到2003-2012年66.79例...。在65岁以上的男性中,发病率从1973–1982年每10万人151.22例下降至2003–2012年的118.93例...。
Lei Baiet al., The trends and projections in the incidence and mortality
of liver cancer in urban Shanghai: a population-based study from 1973 to 2020.
Clin Epidemiol. 2018; 10: 277–288.
Lei Baiet al.,1973年至2020年上海市人群肝癌发病率和死亡率的趋势和预测:
一项基于人群的研究。临床流行病学。2018; 10: 277–288.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5849921/
5、国家癌症中心等机构学者依据2000-2014年期间肝癌“发生率和死亡率每年分别每年下降约2.3%和2.6%”预测“在2014年至2030年间,中国肝癌发生病率和死亡率将下降超过44%。年轻一代,尤其40岁以下年轻人,呈现出更快的下降趋势”!
《中国癌症研究杂志》2018年12月发表中国医学科学院北京协和医学院国家癌症中心/国家肿瘤临床研究中心/癌症医院癌症登记办公室、癌症医院癌症筛查办公室、肿瘤医院分子肿瘤学国家重点实验室、肿瘤医院胸外科;新疆医科大学附属肿瘤医院肿瘤研究所郑荣寿et al.《中国的肝癌发生率和死亡率:到2030年的时间趋势和预测》【证据05】
与世界其他国家相比,中国的肝癌发生率更高。 中国约占世界人口的19%,但在所有新诊断的肝癌病例和死亡中占50%以上[19-21]。
目的:系统性肝癌统计数据,包括对2030年的预测,可以为中国的预防和控制策略提供有价值的信息,并为其他国家提供经验。
方法:根据从中国国家癌症中心(NCC)选出的339个癌症登记机构的数据估算2014年中国肝癌的负担。 从2000年到2014年,将22个癌症登记处的事件案例应用于时间趋势。使用年龄周期队列模型预测到2030年的肝癌负担。
结果:2014年,中国发生了约364,800例新的肝癌病例(男性268,900例,女性95,900例),以及约318,800例肝癌死亡(233,500例男性和85,300例女性)。中国西部地区的发生率和死亡率最高。 在2000-2014年期间,发生率和死亡率每年分别每年下降约2.3%和2.6%,而在2014年至2030年间,中国的发生率和死亡率将下降超过44%。 年轻的一代,尤其是40岁以下的年轻人,呈现出更快的下降趋势。
结论:根据分析,预计到2030年肝癌的发生率和死亡率将下降,但在中国,尤其是在农村和西部地区,肝癌的负担仍然很重。 在中国,大多数肝癌病例可以通过疫苗预防,对高危人群应集中更多的预防工作。
表3、中国新增肝癌病例2014年至2030年预测数量及其变化
| 年度 | 2014 | 2020 | 2025 | 2030 |
| 全部 | 364,800 | 357,800 | 324,900 | 295,800 |
| 男性 | 268,900 | 257,800 | 227,900 | 200,300 |
| 女性 | 95,900 | 100,000 | 97,000 | 95,600 |
在中国,慢性乙肝病毒感染被确定为肝癌的主要危险因素[4,6]。在中国,新生儿乙肝疫苗有效预防了与HBV相关的肝癌[16]。
到1994年,城镇地区3剂乙肝(HBV)疫苗接种率接近97%,而农村地区仅为50%,到2001年仅为63%,在中国经济欠发达的西部地区甚至更低。……因此,目前西部地区肝癌发生率最高的原因之一可能是疫苗接种覆盖时间延迟。
基于多种病因的多方面预防干预可能是最有前途的方法。在过去的几十年中,乙肝(HBV)疫苗接种和乙肝治疗的进展是降低肝癌发生率的最有效方法,
肝癌的减少主要发生在年龄较小的年龄组(<50岁),主要是在2000-2014年间的40岁以下人群,这可能部分反映了乙肝(HBV)疫苗接种的效果,以及40-49岁年龄组的下降趋势可以反映出对控制其他因素的保护作用,包括中国乙肝治疗和控制的进展、安全食品和清洁饮水[7]。
据估计,在中国,乙肝病毒的贡献约占肝癌的59.3%,丙肝病毒仅占8.7%。
过去几十年的下降趋势和未来的预计下降趋势可以被视为风险因素变化的综合反映。
目前,中国估计约有9300万人感染了乙肝病毒[30]。
我们注意到,在2000-2014年期间,年龄在50-59岁的女性和农村男性中,肝癌的发生率有所下降,而城市男性则没有下降。因此,为了减轻肝癌疾病的负担,在中国的未来,应该对发达国家中已确定的这些危险因素进行良好的控制。...
这项研究的关键性优势是使用了来自国家癌症中心(NCC)最具代表性的数据,但是这些预测假设了过去观察到的趋势将在未来继续。 但是,年轻一代肝癌的下降趋势更为明显,这可能表明,年轻人群更能从疫苗或其他预防措施中受益,从而可能导致未来肝癌负担加速下降。由于缺乏有效的治疗选择,这些结果突出表明了需要持续的预防和控制策略以减轻肝癌负担,并应该特别在年轻一代集中更多的努力。
Rongshou Zhenget al., Liver cancer incidence and mortality in China: Temporal trends and projections to 2030. Chin J Cancer Res, 2018 Dec;30(6):571-579
郑荣寿et al.,中国的肝癌发生率和死亡率:到2030年的时间趋势和预测。
中国癌症研究杂志。2018年12月;30(6):571-579
https://pubmed.ncbi.nlm.nih.gov/30700925/
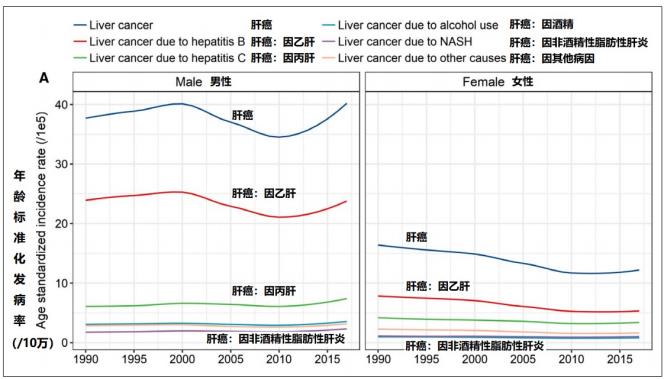
6、复旦大学公共卫生学院流行病学系、生命科学院等机构团队2019年9月研究确认:“全国范围内发生肝癌的病例数量从1990年的25.08万增加到2017年的51.59万;男性的癌症发生率增加了两倍多(从182700增加到395200),女性中癌症病例数从7.53万例增至12.07万例”、“男性中由乙肝引起的肝癌比例从1990年的66.1%下降到2017年的60.2%”,由丙型肝炎引起的肝癌比例从1990年的14.2%增加到2017年的17.6%”、“男性因NASH引起的肝癌比例从1990年的4.2%上升至2017年的5.5%...女性中NASH引起的肝癌比例从1990年的6.4%增加到2017年的8.4%”。
《癌症医学》2019年9月发表复旦大学公共卫生学院流行病学系、生命科学院、人类现象研究所、教育部流行病学系公共卫生安全重点实验室刘振球,Xianhua Mao,Yanfeng Jiang,Ning Cai,Li Jin, 张铁军, 陈兴栋获“国家自然科学基金(81772170,81502870)”等多项基金资助《中国特定病因导致原发性肝癌疾病负担变化趋势》【证据06】
背景:肝癌是中国常见的恶性肿瘤。肝癌的病因是众所周知的,尽管对由特定病因引起的肝癌的时间趋势的研究很少。

图1A 1990-2017年中国按性别和病因分类的年龄标准化发病率的时间趋势
全国肝癌发生率
全国范围内发生肝癌的病例数量从1990年的25.08万增加到2017年的51.59万。ASIR从1990年度每10万人27.16例降低至2017年度每10万人26.04例。
在1990年至2017年期间,男性的癌症发病率增加了两倍多(从182700增加到395200),而ASIR则显示出轻微的下降【应更正为“轻微的上升”--译注】,从每10万人37.70例下降到每10万人40.19例。
尽管女性中癌症病例数从7.53万例增至12.07万例,但女性中ASIR的下降更为明显,从每10万人16.39例降至每10万人12.19例。
≥70岁的人群的发病率呈上升趋势。
乙肝引起的肝癌
2017年,归因于乙肝引起的肝癌29.09万例新诊断病例和22.64万例死亡(表1和表2)。 乙型肝炎引起的肝癌的ASIR从1990年的15.98 / 100 000降到2017年的14.49 / 10万。
男性中由乙肝引起的肝癌比例从1990年的66.1%下降到2017年的60.2%(图3)。但是,年龄标准化发病率(ASIR)的下降幅度很小...值得注意的是,2010年之后ASIR出现了显着的上升趋势。
1990 - 2017年期间,女性中由乙型肝炎引起的肝癌比例从49.9%下降至44.0%...研究期间ASIR显着下降...但是,下降趋势在2010年后趋于平稳... 在15-49岁和50-69岁的人群中,由于乙型肝炎引起的肝癌发病率下降,但在70岁以上的人群中则没有。
因丙型肝炎造成的肝癌
2017年,报告了10.31万例丙型肝炎新发肝癌病例,占总肝癌病例的20.0% ...从1990年到2017年,丙型肝炎引起的肝癌的ASIR呈小幅下降...。
男性中由丙型肝炎引起的肝癌比例从1990年的14.2%增加到2017年的17.6%,同期内,ASIR从每100000例6.09增加到每100000例7.38 ... 在女性中,丙型肝炎引起的肝癌的ASIR降低了...。
≥70岁的人群中丙型肝炎的肝癌发生率显着增加,而50-69岁的人群中丙型肝炎的发生率显着下降,但是15-49岁的人群中丙型肝炎引起的肝癌发生率保持稳定 ...。
非酒精性脂肪性肝炎(NASH)引起的肝癌
2017年,共报告了3.17万例与NASH相关的肝癌死亡病例和2.76万例死亡,分别占总肝癌病例和死亡总数的6.1%和6.6%。 总体而言,从1990年到2017年,NASH引起的肝癌的ASIR和ASMR保持稳定。
男性因NASH引起的肝癌比例从1990年的4.2%上升至2017年的5.5%,ASIR显着增加...。
女性中NASH引起的肝癌比例从1990年的6.4%增加到2017年的8.4%,研究期间ASIR下降。 在年龄≥70岁的人群中发现ASIR显着增加。 但是,随着时间的推移,其他两个年龄段的ASIR保持稳定...。
其他病因引起的肝癌
非酒精性脂肪性肝炎(NASH)是非酒精性脂肪性肝病(NAFLD)的一种严重形式,可以发展为晚期纤维化,肝硬化,最后发展为肝细胞癌。
在中国,非酒精性脂肪性肝病(NAFLD)是一个相对较新的公共卫生问题,目前尚不清楚经肝活检证实的NAFLD患者中NASH的患病率[44]。 为了促进预防由于NASH引起的肝癌,需要进一步的研究来确定NASH的危险因素。
除了上述病因外,本研究还将诸如黄曲霉毒素B1、吸烟和非酒精性脂肪性肝病(NAFLD)等因素纳入“其他原因”类别。
结论:自从广泛预防乙肝病毒感染以来,乙肝引起的肝癌发生率明显下降。然而,由丙型肝炎、非酒精性脂肪性肝炎(NASH)和其他原因引起的肝癌仍然是主要的公共卫生问题。 在中国,还需要针对肝癌的其他预防策略,以进一步减轻其疾病负担。
Zhenqiu Liuet al., Changing trends in the disease burden of primary liver cancer caused by specific etiologies in China. Cancer Medicine, Sep 2019; 8(12) pp5787-5799
https://onlinelibrary.wiley.com/doi/10.1002/cam4.2477
7、《中国肿瘤》2018年3月发表研究确认:“2018年全球841 080例新发肝癌病例中,中国肝癌发病例数占全球的46.71%”、“2003—2007年中国肿瘤登记地区肝癌粗发病率相对稳定”、“(2006年)男性肝癌死亡中标率为女性的3.08倍,农村为城市的1.35倍。肝癌位居癌症死亡顺位第2位”、“女性粗发病率由最低2006年的13.65/10万上升到最高2013年的15.25/10万,中国肿瘤登记地区的肝癌中标发病率呈上升态势。”
《中国肿瘤》2018年3月发表中国科学院肿瘤与基础医学研究所、中国科学院大学附属肿瘤医院、浙江省肿瘤医院应倩、汪媛《肝癌流行现况和趋势分析》【证据07】
2012年全球782 451例新发肝癌病例中,83%发生在不发达地区,其中中国占50%。2018年全球841 080例新发肝癌病例中,中国肝癌发病例数占全球的46.71%。
根据 GLOBOCAN2018,中国肝癌死亡368 960例,其中男性肝癌死亡 273 014例,女性肝癌死亡95 946例。中国肝癌粗死亡率为25.9/10万,其中男性肝癌粗死亡率为37.3/10万,女性肝癌粗死亡率为13.9/10万。中国肝癌粗死亡率(25.9/10 万)是全球肝癌粗死亡率(10.2/10 万)的2.54倍。
《2016年中国肿瘤登记年报》数据显示2013年中国肿瘤登记地区肝癌死亡55 953例,肝癌粗死亡率为24.70/10万,中标率为16.12/10万,世标率为 15.86/10万。男性肝癌死亡中标率为女性的3.08倍,农村为城市的1.35倍。肝癌位居癌症死亡顺位第2位[4]。
中国肝癌发病率变化趋势
2003—2007年中国肿瘤登记地区肝癌粗发病率相对稳定,介于26.09/10万~27.11/10 万之间,中标率13.87/10万~14.82/10万。城市肝癌粗发病率和中标率分别为 23.20/10万~24.63/10万和11.99/10万~12.86/10万,农村肝癌粗发病率和中标率分别为34.96/10万~37.45/10万和21.82/10万~23.39/10万[5]。
《中国肿瘤登记年报》数据[4,6-14]显示,2005~2014年中国肝癌粗发病率基本稳定 (Table 2;Figure 1~3)。10年肝癌粗发病率平均值为27.75/10万,其中男性肝癌粗发病率约40/10万,而女性粗发病率由最低2006年的13.65/10万上升到最高2013年的15.25/10万,中国肿瘤登记地区的肝癌中标发病率呈上升态势。

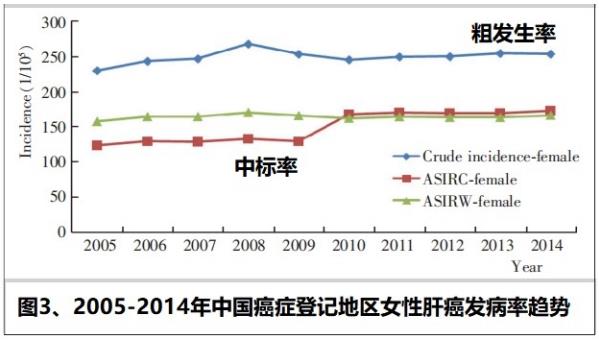
应倩、汪媛,肝癌流行现况和趋势分析,中国肿瘤,2020(3)
http://www.cnki.com.cn/Article/CJFDTotal-ZHLU202003005.htm
8、国家癌症中心/国家肿瘤临床医学研究中心等机构团队2020年11月研究确认:“1973-2012年的长期数据显示,我国城市(以上海市为例)男、女性肝癌发病率分别下降41.3%和36.3%,农村(以启东市为例)分别下降了32.3%和12.2%;近10年年报也显示2005-2015年全国发病和死亡率分别下降8.1%和12.8%”、“预测:GLOBOCAN 2018预测至2040年我国肝癌发病和死亡例数将分别达到59.1万例和57.2万例,分别比2018年增加50.5%和54.9%”、“近年来,...尤其在西方国家,非酒精性脂肪性肝炎正迅速成为西方国家最常见的慢性肝病病因,肥胖、2型糖尿病和血脂异常等代谢因素均是其危险因素,预计未来几年在东方国家也会出现类似趋势”
《中华流行病学杂志》2020年11月发表国家癌症中心/国家肿瘤临床医学研究中心等机构曹梦迪、王红、石菊芳、白方舟、曹毛毛、王宇婷、严鑫鑫、王乐、黄振、任建松、赵建军、代敏、曲春枫、陈万青获“国家传染病重大专项(2017ZX10201201 -008-002,2017ZX10201201-006) 国家自然科学基金(81773521,81974492) ”等基金资助《中国人群肝癌疾病负担:多数据源证据更新整合分析》【证据08】
结果:
...1973-2012年的长期数据显示,我国城市(以上海市为例)男、女性肝癌发病率分别下降41.3%和36.3%,农村(以启东市为例)分别下降了32.3%和12.2%;近10年年报也显示2005-2015年全国发病和死亡率分别下降8.1%和12.8%;... 2002-2017年全国死亡率平均年度变化百分比为-3.0%(P<0.05)。
现况:GLOBOCAN估计2018年我国肝癌发病率、死亡率和1年患病率分别为18.3/10万、17.1/10万和10.8/10万;最新年报显示,2015年肿瘤登记地区发病和死亡率分别为17.6/10万和15.3/10万,且均随年龄上升;监测数据报道2017年全国死亡率与之接近(16.7/10万),男女死亡比为3.1。
GBD报道2017年我国肝癌所致DALY达1 115.3万人年,占全球的53.7%,HBV感染始终居归因首位。
③预测:GLOBOCAN 2018预测至2040年我国肝癌发病和死亡例数将分别达到59.1万例和57.2万例,分别比2018年增加50.5%和54.9%,>70岁人群增幅明显。
④经济负担:相关文献汇总显示,基于个体的研究报道的例均直接医疗费用呈上升趋势。
结论:多数据源均显示,我国人群肝癌发病和死亡率在数十年间有所下降,提示人群干预的有效性;但人群负担依然沉重,应继续加强优化一、二级预防为主的综合干预策略。
讨论...
趋势数据显示,我国肝癌发病率和死亡率总体均呈下降趋势。发病率下降可能主要源于乙肝疫苗的接种。在2002年我国将乙肝疫苗正式纳入免疫规划[57],从1992-2006年,我国HBV感染率从44.0%降至22.4%,提示自乙肝疫苗推广应用以来,HBV感染率明显降低,乙肝的传播得到了有效控制[58]。
GLOBOCAN预测到2040年,我国肝癌发病与死亡例数仍不断上升。...
现状及长期趋势数据显示城乡差异明显,农村肝癌的疾病负担显著高于城市,可能与生活方式、社会经济条件、环境因素以及癌症筛查和治疗的医疗服务机会不同有关[62],因此我国一直将农村地区作为肝癌防控的重点。
现况数据显示男性发病率和死亡率均显著高于女性,与早期研究结果一致[63]。基于多地区血清学调查发现,男性HBsAg阳性率高于女性[64],且男性吸烟、饮酒等不健康生活方式发生率也高于女性[65,66]。这些都被认为可能是导致肝癌死亡的危险因素[67]。肝癌发病趋势随年龄增长逐渐呈稳态上升,说明年龄是肝癌发病的重要危险因素。随着我国人口老龄化的进一步加剧[68],我国肝癌的疾病负担将继续加重。...
GBD数据的肝癌DALY归因显示:HBV感染引起的肝癌疾病负担仍排在首位、其次是HCV感染、饮酒、其他原因、末位是非酒精性脂肪性肝炎引起的肝癌。我国肝癌的潜在危险因素包括感染因素,吸烟、饮酒等行为因素和肥胖、糖尿病等代谢因素[70]。
HBV等感染性因素仍是我国肝癌发生的主要危险因素,但自2002年我国乙肝疫苗免费接种以来,其归因构成比已呈持续下降趋势[71],反而是饮酒及非酒精性脂肪性肝炎等其他因素导致的肝癌应引起警惕。
与GBD2016相比[72],2017年数据增加了非酒精性脂肪性肝炎引起的肝癌这一归因分类,近年来,非酒精性脂肪性肝炎发病率不断增加并得到了广泛关注,尤其在西方国家,非酒精性脂肪性肝炎正迅速成为西方国家最常见的慢性肝病病因,肥胖、2型糖尿病和血脂异常等代谢因素均是其危险因素,预计未来几年在东方国家也会出现类似趋势[73]。
国内相关研究结果也表明,随着流行病的改变,肝癌的主要危险因素也发生了变化,不健康的生活方式和代谢疾病比例的增加导致了肝癌发病和死亡的风险更加严重[74],提示我们对肝癌高危人群要特别注意健康的饮食和合理的运动,以减少患肝癌的危险性。
曹梦迪et al.,中国人群肝癌疾病负担:多数据源证据更新整合分析,
中华流行病学杂志, 2020,41(11) : 1848-1858.
http://rs.yiigle.com/CN112338202011/1301453.htm
9、复旦大学人类表型组研究院青年研究员陈兴栋团队2021年2月研究:“中国在2017年占全球原发性肝癌(PLC)病例的54.1%(51.98万例),预计这一比例到2030年将增加到占全球原发性肝癌(PLC)病例的65.5%(102.91万例)。原发性肝癌病例数在2018年至2030年之间估计将几乎翻一番,从2018年每十万人26.04例增加到2030年每十万人38.58例”、“非酒精性脂肪肝疾病,特别非酒精性脂肪性肝炎(NASH),是全球范围内肝病的主要原因之一,并且很可能成为未来末期肝病的主要病因”。
《国际流行病学杂志》2021年2月发表复旦大学人类表型组研究院青年研究员陈兴栋团队《原发性肝癌1990年至2030年基于病因发病率的全球趋势:模型研究》【证据09】
结果:在全球范围内,原发性肝癌(PLC)病例数量从1990年的472300增加到2017年的953100,翻了一番。预测病例数量将进一步增加到2030年的157.12万,预测年龄标准化发病率(ASR)将从2018年的11.80 / 10万增加到2030年的14.08 / 10万。在受非酒精性脂肪性肝炎(NASH)折磨的人和老年人中将观察到最明显的增加。
1990年至2030年间PLC发病率的趋势在各国之间是不同的,可以概括为五种情况:
(i)46个已经并将继续持续增长的国家(例如澳大利亚);
(ii)21个经历了初期减少(或保持稳定)但预计将增加的国家(例如中国);
(iii)7个经历了初期增长但预计将保持稳定的国家(例如美国);
(iv)29个国家最初有所增加,但预计将减少(例如埃及);
(v)82个已经并将继续持续下降的国家(例如日本)。
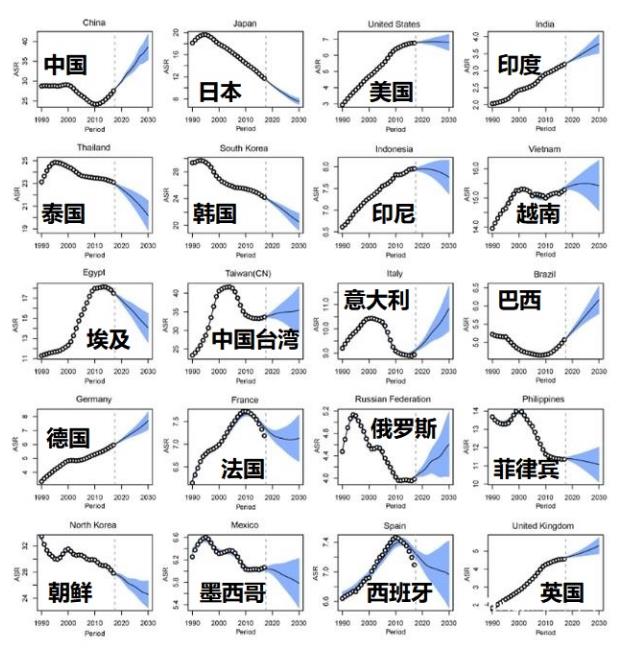
中国在2017年占全球原发性肝癌(PLC)病例的54.1%(51.98万例,见表2),预计这一比例到2030年将增加到占全球原发性肝癌(PLC)病例的65.5%(102.91万例,见表2)。
原发性肝癌(PLC)PLC的病例数在2018年至2030年之间将几乎翻一番,估计中国PLC同期的发病率将从的每十万人26.04例增加到每十万人38.58例...。
性别之间和病因学上的增加趋势是一致的,在LCNS中可观察到最明显的增加...。

结论:预测到2030年,原发性肝癌(PLC)的发病率和病例数预计将在全球范围内增加。受非酒精性脂肪性肝炎(NASH)折磨的人和老年人的增加表明,这些人群在当前的预防策略中缺乏关注,并着重指出了他们在 PLC的全局控制未来预防中的优先次序。
讨论
丙肝病毒(HCV)也是原发性肝癌(PLC)的主要原因。... 值得注意的是,在这项研究中,我们发现肝硬化结节(LCNS)的发病率在过去和将来都显示出最大的增长幅度。
由于肥胖病的大流行,非酒精性脂肪肝疾病,特别是其组织学表型非酒精性脂肪性肝炎(NASH),是全球范围内肝病的主要原因之一,并且很可能成为未来末期肝病的主要病因[30]。
鉴于仍没有经批准用于非酒精性脂肪性肝炎(NASH)的药物[31],初级保健医生和健康政策制定者应引起重视;防止儿童时期体重增加过多,并加强现有的体重管理计划是必要的。...
出乎意料的是,在我们的研究中,我们发现中国从2018年到2030年的原发性肝癌(PLC)发病率估计会增加,与病因无关。...
我们认为中国的增加可能是由于以下原因:(i)人口老龄化的扩大,导致原发性肝癌(PLC)病例增加[34];(ii)老年人中丙肝病毒(HCV)感染的流行率增加[35];和(iii)中国的巨大的乙肝病毒(HBV)感染库的“滞后效应”[35],即相当多的其早期生活中HBV感染者随着时间的推移发展为肝癌。
对这些根本原因值得进一步研究,对中国发展中地区应给予更多关注。...
我们观察到美国以前占原发性肝癌(PLC)总病例的比例相对较小的肝硬化结节(LCNS)和归因其他病因肝癌(LCOT)持续增加。这些增加表明,如果不采用有效的策略,原发性肝癌(PLC)的负担将来可能会增加。
更重要的是,我们观察到某些发达国家(例如德国、荷兰、美国和英国)年轻人中肝癌患者数量有所增加,这主要是由于非酒精性脂肪性肝炎(NASH)和乙肝病毒(HBV)感染增加所致。这些趋势可能从根本上归因于这些国家的肥胖大流行[36]和HBV流行病的大量移民[37]。目前,原发性肝癌(PLC)尚无有效疗法,PLC患者的5年生存率在过去几十年中几乎没有改善[38]。
Zhenqiu Liu, Xingdong Chenet al., Global trend of aetiology-based primary liver cancer incidence from 1990 to 2030: a modelling study. Int J of Epidemiology,Feb 2021; 50(1) pp128-142
https://academic.oup.com/ije/article-abstract/50/1/128/6012813?redirectedFrom=fulltext
10、美国疾病分析中心(CDA)、北京大学人民医院北京大学肝病研究所所长魏来等三十家医学机构团队2018年研究“预计2016年至2030年之间,NAFLD病例总数将适度增长(0–30%),其中,随城市化发展中国NAFLD病例总数增长最快...肝脏死亡率和晚期肝病将增加一倍以上”!
《肝医学杂志》2018年4月发表美国疾病分析中心(CDA)、北京大学人民医院北京大学肝病研究所所长魏来等三十家医学机构团队《对2016-2030年期间中国,法国,德国,意大利,日本,西班牙,英国和美国的NAFLD疾病负担进行建模》【证据10】
非酒精性脂肪性肝病(NAFLD)和非酒精性脂肪性肝炎(NASH)日益成为全球肝硬化和肝细胞癌的病因。
根据成人肥胖症和2型糖尿病(DM)患病率的数据,使用模型估算八个国家的NAFLD和NASH疾病进展。
结果:如果将来肥胖和和2型糖尿病(DM)趋于平稳,我们预计2016年至2030年之间,NAFLD病例总数将适度增长(0–30%),其中,随城市化发展中国NAFLD病例总数增长最快,而日本,由于人口减少,NAFLD病例总数增长最低 。但是,与此同时,由于人口老龄化/人口增加,NASH患病率将增加15-56%,而肝脏死亡率和晚期肝病将增加一倍以上。
结论:非酒精性脂肪性肝病(NAFLD)和非酒精性脂肪性肝炎(NASH)代表着一个日益严重的公共卫生问题,需要作出努力以了解这一流行病并减轻疾病负担。
ChrisEstes, Lai Wei et al., Modeling NAFLD disease burden in China, France, Germany, Italy, Japan, Spain, United Kingdom, and United States for the period 2016–2030. J of Hepatology, October 2018; 69(4) pp896-904
https://www.sciencedirect.com/science/article/pii/S0168827818321214
11、《北仑新闻网》2019年6月报道:以目前的医学干预手段来看,非酒精性脂肪肝炎的发生是不可逆转的,无法通过治疗实现“消炎”。如无有效干预,30%的非酒精性脂肪肝会发展成为非酒精性脂肪肝炎,继续诱发肝硬化、肝癌。“中国的患病率已经超过29%。”武汉大学基础医学院院长、模式动物研究所所长李红良说。按照目前的发病率,到2030年,中国的非酒精性脂肪肝患者可能达到3.15亿人,非酒精性脂肪肝炎患者可能达到4800万人。而且患者的年轻化趋势也越发明显。
《北仑新闻网》(记者李平)2019年6月报道《非酒精性脂肪肝需引起重视》【证据11】
脂肪肝已经成为被严重低估的重大健康威胁,脂肪肝除了会引发肝脏严重病变乃至癌化之外,还可能引发心血管及代谢疾病,或者加快它们的病程。随着生活方式的迅速转变,我国非酒精性脂肪肝发展趋势日益加重,已成为一个重大的公共卫生问题。
“中国的患病率已经超过29%。”武汉大学基础医学院院长、模式动物研究所所长李红良说。也就是说,接近三分之一的中国人患有非酒精性脂肪肝。到2030年,中国的脂肪肝将会成为慢性疾病防控中的最大负担。
以目前的医学干预手段来看,非酒精性脂肪肝炎的发生是不可逆转的,也就是说无法通过治疗实现“消炎”。如无有效干预,30%的非酒精性脂肪肝会发展成为非酒精性脂肪肝炎,不仅会继续诱发肝硬化、肝癌,其患心血管病的几率甚至要比正常人高5倍。
相比于对糖尿病、高血压的关注度,非酒精性脂肪肝是被严重低估的重大健康威胁。无论是研究结果,还是临床结果,都在证明脂肪肝可能带来脂肪肝炎、肝脏纤维化、肝硬化和肝癌。...
患者年轻化趋势明显需改变生活及饮食习惯
李红良引用2018年发表在《欧洲肝脏病杂志》的一篇文章说,中国是世界上脂肪肝患者人数最多的国家。按照目前的发病率,到2030年,中国的非酒精性脂肪肝患者可能达到3.15亿人,非酒精性脂肪肝炎患者可能达到4800万人,这意味着脂肪肝炎的转化率超过10%。
尤其要看到,在非酒精性脂肪肝患者增多的同时,患者的年轻化趋势也越发明显。...
其实,在脂肪肝阶段只要控制饮食,养成良好的饮食和运动习惯,就能有效控制。但是,一旦非酒精性脂肪肝发展成脂肪肝炎,就是不可逆的,而且目前尚无药物可治疗该病。
北仑新闻网(记者李平):非酒精性脂肪肝需引起重视,2019年06月04日
http://blnews.cnnb.com.cn/system/2019/06/04/011997197.shtml
12、“在中国较富裕的地区中,非酒精性脂肪肝疾病(NAFLD)的社区患病率约为15%。在过去十年中,NAFLD的患病率大约增加了一倍”;2013年报告:“NAFLD患病率分别为:北京31.29%,上海 30.0‰ 广东36.49%,中国香港27.33%”;
12-1北京大学人民医院北京大学肝病研究所张薇、魏来2013年11月研究确认:“非酒精性脂肪性肝病(NAFLD)患病率分别为:北京31.29%,上海 30.0‰ 广东36.49%,中国香港27.33%”、“中国广东社区人群随访4.0年研究结果,NAFLD的年发病率为9.1%(女性9.7%,男性7.3%)。在已诊断的NAFLD患者中,22.2%的患者病情恶化,其死亡与心脏病的发生密切相关”、“广东地区的 NAFLD患病率为15.94%,城市居民的患病率(20.3%)明显高于农村居民”。
《中华肝脏病杂志》2013年11月发表北京大学人民医院北京大学肝病研究所张薇、魏来《非酒精性脂肪性肝病在亚洲的流行情况》【证据12】
在中国不同地区进行的社区人群研究中,非酒精性脂肪性肝病(NAFLD)患病率分别为:北京31.29%,上海 30.0‰ 广东36.49%,中国香港27.33%。
这提示NAFLD患病率在不同研究中的差异较大,不仅与地区相关,还可能与研究人群的选择不同有关。
值得关注的是,上述研究中有 3个前瞻性研究[16, 30, 40]。 2012年,Zhou等报道了中国广东社区人群随访4.0年(3.6~4.8年)的研究结果,在对3543人的随访中,NAFLD的年发病率为9.1%(女性9.7%,男性7.3%)。在已诊断的NAFLD患者中,22.2%的患者病情恶化,其死亡与心脏病的发生密切相关。该研究是基于2007年在广东6个城市和农村进行的横断面调查,报道广东地区的 NAFLD患病率为15.94%,城市居民的患病率(20.3%)明显高于农村居民(11.1%,p< 0.001)。
同时,Chang等对每年进行健康体检的韩国男性(5900人)进行了7年的随访研究,发现NAFLD的年发病率为6.9%,这与我国广东男性NAFLD的年发病率(7.3%)接近。
张薇、魏来,非酒精性脂肪性肝病在亚洲的流行情况,中华肝脏病杂志,2013(11)
https://d.wanfangdata.com.cn/periodical/zhgzbzz201311001
12-2 中国、澳大利亚医学家2008年对中国非酒精性脂肪肝流行病学研究确认:“在中国较富裕的地区中,非酒精性脂肪肝疾病(NAFLD)的社区患病率约为15%。...在过去十年中,NAFLD的患病率大约增加了一倍”、“患NAFLD的患者发生代谢并发症的风险很高,可能远高于其肝硬化的风险”,但是“迄今为止,在中国人中进行的前瞻性研究时间太短,无法排除晚期NAFLD肝脏并发症”!
《肝病学杂志》2008年1月发表上海交通大学医学院附属新华医院消化内科、澳大利亚国立大学医学院堪培拉医院Jian-Gao Fan, Geoffrey C. Farrell《中国非酒精性脂肪肝的流行病学》【证据13】
根据2004年在中国大陆进行的首次综合性全国健康调查,肥胖者有6000万(占人口的4.6%),超重者2亿(占15%),患2型糖尿病(T2DM)患者2000万(1.5%),还有1.6亿人(12%)有较高的血压[4,5]。
肥胖的患病率持续上升,再加上T2DM、血脂异常、高血压以及最终的代谢综合征(MetS),在未来几十年中,很大一部分中国人处于发展NAFLD的危险之中[3,6]。因此,在传统上,临床医生已处理了慢性乙型肝炎病毒(HBV)感染的沉重负担[2,7]的国家,NAFLD正成为一个新的重大健康问题[3,6]。
在中国较富裕的地区中,非酒精性脂肪肝疾病(NAFLD)的社区患病率约为15%。随着肥胖大流行的增加,在过去十年中,NAFLD的患病率大约增加了一倍。
在中国患者中已经证实了NAFLD的所有组织学表现,但是迄今为止,肝的轻度一般是轻度的。与慢性丙型肝炎相反,慢性乙型肝炎患者脂肪变性较少。它与代谢有关,与病毒无关,并且似乎不影响疾病的严重程度。
尽管中国人群NAFLD的长期结果尚不清楚,但它可能是代谢紊乱,糖尿病和心血管疾病的预测指标。因此,公共卫生干预措施被表明可以制止或扭转中国肥胖的全国趋势,从而改善肝脏和代谢健康。
据报道,广东省7至18岁儿童和青少年中NAFLD的点患病率为1.3%[19]。 在来自中国其他富裕工业区的流行病学调查中也观察到了类似的结果(结果以中文发表,但未以英文发表)[14,15]。
此外,中国香港人中NAFLD的患病率为16%[21],而台湾成年人口中NAFLD的患病率为12%[22]。
在过去的7-10年中,上海和武汉(中国中部湖北省的首府)的脂肪肝患病率大约增加了一倍[23,24]。 具体而言,武汉水果湖区例行健康检查的参加者从13%增加到25%[24],上海宝钢集团员工脂肪肝患病率从4%增加到14%[23]。 在后者中,血清丙氨酸转氨酶(ALT)水平升高(> 40 U / L)的参与者的脂肪肝患病率在1995年至2002年间从26%增加到51%[23]。
作为慢性肝病的一种缓慢发展形式,NAFLD在中国人中的重要性甚至不如原发性胆汁性肝硬化[52],但需要意识到的是,NAFLD患者直到生命晚期才有望发展为肝硬化并发症[8]。迄今为止,在中国人中进行的前瞻性研究时间太短,无法排除晚期NAFLD肝脏并发症。
根据上海的一项早期研究,对乙型肝炎表面抗原(HBsAg)呈血清反应阳性的参与者中,NAFLD的患病率甚至低于HBsAg阴性的参与者(8%相对于15%)[26,64]。这可能部分是由于中国人中MetS的存在与血清HBsAg阳性状态之间存在逆关系[65,66]。 因此,患慢性乙肝(HBV)感染的人并非NAFLD的高危人群。
因此,毫不奇怪,患NAFLD的患者发生代谢并发症的风险很高,可能远高于其肝硬化的风险。
Jian-Gao Fan, Geoffrey C. Farrell, Epidemiology of non-alcoholic fatty liver disease in China.
J of Hepatology, Dec 2008;50(1):204-10
https://www.sciencedirect.com/science/article/pii/S0168827808007010
13、上海市2011年小学生NAFLD检出率为6.5%、从7岁开始即有NAFLD和各项慢性代谢性疾病异常因子的检出”;南宁市2012年超重、肥胖儿童的非酒精性脂肪肝(NAFLD)的发生率为36.7%;西安市2012年“肥胖男性强少年NAFLD检出率71.6%“、”NAFLD总患病率为8.1%“;北京市2012年超重与肥胖儿童NAFLD检出率44.5%"、"男孩发生NAFLD的风险是女孩的9.65倍”;浙江丽水市2015年肥胖儿童NAFLD患病率37.5%“。
13-1、上海交通大学医学院附属仁济医院团队研究确认:“2011年9-10月调查上海市2所小学共1 532名在校学生...NAFLD、肥胖、中心型肥胖...的检出率分别为6.5%(99/1532)、26.7%(409/1532)、16.3%(249/1532) ... 中心城区小学中心型肥胖、NALFD检出率显著高于近郊城区小学...受调查人群从7岁开始即有NAFLD和各项慢性代谢性疾病异常因子的检出”.
《临床儿科杂志》2013年9月发表上海交通大学医学院附属仁济医院临床营养科、超声科张晓敏、万燕萍、张时君、周一泉、韩效艳、刘虹、陈之琦、陆丽萍、汪佳璐、蒋莹、谈韬获“世界健康基金会资助项目(No.AFINS-HOPE- 2011-03);上海小儿消化营养重点实验室(No.11DZ2260500);上海市教育委员会上海市学生健康促进工程重大决策咨询课题(No.HJTY-2010-A-09) ”资助《小学生非酒精性脂肪性肝病与慢性代谢性疾病的关系》【证据14】
方法:2011年9-10月调查上海市2所小学共1 532名在校学生,测量体格指标、血压,筛查假性黑棘皮症,及行肝脏超声检查。
结果:NAFLD、肥胖、中心型肥胖...的检出率分别为6.5%(99/1532)、26.7%(409/1532)、16.3%(249/1532)...中心城区小学中心型肥胖、NALFD检出率显著高于近郊城区小学,差异有统计学意义(P0.01)。...
结论:儿童NAFLD与慢性代谢性疾病关系密切。NAFLD儿童已出现慢性代谢性疾病异常特征,应引起足够重视、加强干预和随访。
讨论:...中心型肥胖及肥胖的检出率分别高达16.3%,26.7%,约有1/4的上海小学生可能存在肥胖问题。且肥胖儿童中NAFLD检出率远高于体质量正常儿童。...受调查人群从7岁开始即有NAFLD和各项慢性代谢性疾病异常因子的检出。
张晓敏et al.,小学生非酒精性脂肪性肝病与慢性代谢性疾病的关系,临床儿科杂志,2013(9)
http://www.cnki.com.cn/Article/CJFDTotal-LCAK201309011.htm
13-2 2012年“南宁市超重、肥胖儿童的非酒精性脂肪肝(NAFLD)的发生率为36.7%”、“非酒精性脂肪肝(NAFLD)发病机制目前尚不十分明确,大多数学者认为NAFLD与胰岛素抵抗(IR)存在着共同的病因学基础”
《中国儿童保健杂志》2012年2月发表广西壮族自治区妇幼保健院儿科范歆、陈少科、唐晴、罗静思、冯莹获“十一五国家科技支撑计划项目(2009BAI80B00);广西自然科学基金项目(0832184)”资助《南宁市超重、肥胖儿童非酒精性脂肪肝患病情况分析》【证据15】
随着儿童超重、肥胖在全球的快速流行,非酒精性脂肪肝(NAFLD)已成为许多地区儿童青少年人群中最主要的慢性肝病[1-2],不同地区报道患病率存在差异,普通儿童NAFLD的发生率为2.6% - 3.2%,肥胖儿童NAFLD的发生率可达22.5% -65.9%[3]。
结果:180例患儿中B超明确脂肪肝66例(男42例,女24例),非脂肪肝114例(男64例,女50例),非酒精性脂肪肝(NAFLD)检出率为36.7%(66/180),其中男童检出率为39.6%(42/106),女童检出率为32.4%(24/74),男女差异无统计学意义(x2=0.394,P=0.319);脂肪肝组体质指数、腰围、血压、血脂等指标均高于非脂肪肝组。
结论:南宁市超重、肥胖儿童的非酒精性脂肪肝(NAFLD)的发生率为36.7%,控制儿童超重、肥胖的发生,是防治儿童青少年NAFLD的重要措施;谷丙转氨酶能否用于超重、肥胖儿童NAFLD早期识别的依据值得探讨。
讨论
非酒精性脂肪肝(NAFLD)发病机制目前尚不十分明确,大多数学者认为胰岛素抵抗(IR)和肝脏脂肪累积起关键作用;NAFLD与胰岛素抵抗(IR)存在着共同的病因学基础[10],两者的相关性独立于体质指数(BMI=体重/身高2)、脂肪分布和糖耐量异常之外[11],并将NAFLD作为代谢综合征的组成部分。
本研究中,脂肪肝组及非脂肪肝组的体质指数(BMI)、腰围、臀围、血压、谷丙转氨酶(ALT))、甘油三酯(TG)、高密度脂蛋白(HDL)及胰岛素抵抗(IR)指数、代谢综合症(MS)发生率都存在显著性差异,脂肪肝组明显高于非脂肪肝组,提示在非酒精性脂肪肝(NAFLD)形成过程中,肥胖、脂代谢异常、胰岛素抵抗(IR)起着重要作用。
南宁市超重、肥胖儿童非酒精性脂肪肝患病情况分析,中国儿童保健杂志,2012(2)
http://www.cnki.com.cn/Article/CJFDTOTAL-ERTO201202010.htm
13-3西安医学院第一附属医院2012年体检青少年4141例青少年:“NAFLD总患病率为8.1%(335/4141),其中男生NAFLD患病率高于女生(13.4%vs 2.8%)...肥胖男生NAFLD检出率显著高于女生(71.6%vs 29.0%)...结论:西安地区青少年肥胖、NAFLD发病情况不容乐观”。
《临床肝胆病杂志》2015年8月发表西安医学院第一附属医院消化内科、消化内科赵鸿馨、闫蓉、牛春燕、周永莉、王佳、曹瑞琪获“陕西省教育厅专项科研计划( 2013JK0788)”资助《西安地区青少年肥胖和非酒精性脂肪性肝病现状调查及相关危险因素分析》【证据16】
收集2012年3-4月高考前于西安医学院第一附属医院体检的青少年...
结果:共纳入4141例青少年,其中男2080例,女2061例,平均(18.62±0.66)岁。男生超重率和肥胖率均高于女生,差异均有统计学意义(x2值分别为49.5、20.4,P值均〈0.01);NAFLD总患病率为8.1%(335/4141),其中男生NAFLD患病率高于女生(13.4%vs 2.8%),差异具有统计学意义(χ2=156.4,P〈0.01);NAFLD检出率由高至低依次为肥胖者、体质量超标者、BMI正常者,肥胖男生NAFLD检出率显著高于女生(71.6%vs 29.0%),差异具有统计学意义(χ2=56.5,P〈0.01)...
结论:西安地区青少年肥胖、NAFLD发病情况不容乐观...
赵鸿馨et al.,西安地区青少年肥胖和非酒精性脂肪性肝病现状调查及相关危险因素分析,临床肝胆病杂志,2015(8)
http://www.cnki.com.cn/Article/CJFDTotal-LCGD201508020.htm
13-4 首都儿科研究所流行病室2012年研究:“391名超重与肥胖儿童,NAFLO检出174例,检出率44.5%(174/391)。...肥胖儿童中男孩发生NAFLD的风险是女孩的9.65倍...肥胖儿童伴发NAFLD普遍,肥胖儿童中NAFLD的发生对肝功能造成危害。”
《中华医学会第十七次全国儿科学术大会论文集》2012年9月收录首都儿科研究所流行病室周歆、侯冬青、赵小元、程红、刘军廷、杨平、米杰《北京市超重与肥胖儿童中非酒精性脂肪肝的检出情况及其相关危险因素的研究》【证据17】
目的:探讨北京市超重与肥胖儿童中非酒精性脂肪肝(NAFLD)的检出情况及其相关危险因素。...
结果:超重与肥胖儿童中有10名儿童血标本非空腹状态。391名超重与肥胖儿童,NAFLO检出174例,检出率44.5%(174/391)。...
进一步进行多因素logistic回归分析发现:...肥胖儿童中男孩发生NAFLD的风险是女孩的9.65倍(OR=9.64,95%CI:4.66-19.99),黑棘皮症存在儿童患NAFLD的风险是无黑棘皮症儿童高2.8倍(OR=2.81,95%lC:1.38-5.70)。
结论:肥胖儿童伴发NAFLD普遍,肥胖儿童中NAFLD的发生对肝功能造成危害。
周歆et al.,北京市超重与肥胖儿童中非酒精性脂肪肝的检出情况及其相关危险因素的研究,中华医学会第十七次全国儿科学术大会论文集,2012-09-13
https://d.wanfangdata.com.cn/conference/8580229
13-5 浙江省丽水市“全市中小学校筛查以及2015年10月-2018年10月在丽水市中心医院内分泌科和肥胖专科门诊就诊的肥胖儿童,共160例:...非酒精性脂肪肝(NAFLD)组60例(37.5%)。”
《中国妇幼保健》2020年10月发表丽水市中心医院儿科何春霞、蔡海芳、刘晟、孙增贤、黄晓红获“丽水市科技计划项目 ( 2015RC32)”资助《浙西南地区肥胖儿童的非酒精性脂肪肝的发生特点 危险因素及针对性预防措施研究》【证据18】
...我国儿童的肥胖发病率正逐年升高,为随之而来的非酒精性脂肪肝(NAFLD)培养了充足的 “后备军”。NAFLD 和代谢综合征 ( MS) 关系密切,不仅可以累及血脂、血糖代谢,也危及心脑血管等其他脏器。儿童NAFLD 目前已是儿童最常见的肝病之一。
在全市中小学校筛查以及2015年10月-2018年10月在丽水市中心医院内分泌科和肥胖专科门诊就诊的肥胖儿童,共160例:...非酒精性脂肪肝(NAFLD)组60例(37.5%)。
何春霞et al.,浙西南地区肥胖儿童的非酒精性脂肪肝的发生特点危险因素
及针对性预防措施研究,中国妇幼保健,2020(20)
https://www.cnki.com.cn/Article/CJFDTOTAL-ZFYB202020036.htm
13-6 2013年1月~2015年1月在广东佛山市体检的青少年,非酒精性脂肪性肝病(NAFLD)患病率12.59%:青少年NAFLD 发病率呈现出迅速增长、居高不下的趋势,给NAFLD 防治带来严峻的挑战!
《现代医院》2016年3月发表佛山市顺德区第一人民医院附属杏坛医院卢丹、龚大范《青少年非酒精性脂肪肝危险因素分析》【证据19】
非酒精性脂肪性肝病(NAFLD)又称为非酒精性脂肪肝,包括单纯性脂肪 肝、非酒精性脂肪性肝炎(NASH)及NASH相关性肝纤维化、肝硬化和肝细胞癌,是一种与遗传-环境-代谢应激相关的疾病,患者无过量饮酒史,其临床病理特征为肝细胞脂肪变性和脂质贮积[1]。
目前,青少年NAFLD 发病率呈现出迅速增长、居高不下的趋势,成人及迅速增长的青少年发病率给NAFLD 防治带来严峻的挑战[2-4]。
目的:通过比较青少年非酒精性脂肪性肝病(NAFLD)组与非NAFLD组的临床特点,探讨青少年NAFLD的发病率及危险因素。
方法:选取2013年1月~2015年1月在我院体检的青少年,进行血液及肝脏超声检查后分为NAFLD和非NAFLD组。
结果:在1 605名调查者中,患NAFLD者共有202名,患病率12.59%。NAFLD组中肥胖及中心性肥胖、2型糖尿病、高尿酸、高胆固醇、高甘油三酯血症均高于非NAFLD组(P0.05)。NAFLD组中BMI、腰臀比(WHR)、空腹血糖、UA、TC、TG及LDL-C均高于非NAFLD组(P0.05)。Logistic回归分析显示TG、BMI、2型糖尿病、高尿酸、WHR是青少年NAFLD的危险因素。
结论:高血脂、2型糖尿病、高尿酸血症、肥胖及中心性肥胖可能是非酒精性脂肪肝发病的危险因素。
卢丹、龚大范,青少年非酒精性脂肪肝危险因素分析,现代医院,2016(3)


 188金宝搏体育官网 SZHGH.COM
188金宝搏体育官网 SZHGH.COM
 粤公网安备44030002003979号
粤公网安备44030002003979号
